Une douleur urétrale peut surprendre et perturber le quotidien. La gêne se manifeste souvent lors de la miction ou après un rapport. Ces signes imposent une attention rapide pour éviter une complication plus lourde.
Des solutions claires existent selon la cause identifiée. Le diagnostic repose sur un examen clinique, des analyses d’urine et parfois une imagerie ciblée. Le traitement peut aller de l’antibiotique à une procédure chirurgicale adaptée.
L’article explore l’anatomie masculine, le fonctionnement urinaire, les pathologies et les moyens de prévention. Chaque partie offre des exemples concrets et un fil conducteur humain. Le propos aide à repérer les signaux d’alarme et à choisir la bonne démarche.
Une synthèse claire pour retenir l’essentiel sur le rôle urétral chez l’homme.
- Urètre : conduit unique reliant la vessie au méat urétral.
- Double fonction : évacuation urine et passage du sperme chez l’homme.
- Signes : brûlures, écoulement, diminution du débit, fréquence accrue.
- Examens : analyse d’urine, PCR, cystoscopie, imagerie selon le cas.
- Traitements : antibiotiques, arrêts de produits irritants, chirurgie pour sténose.
Prendre soin du petit canal, c’est préserver un confort général et une autonomie quotidienne.
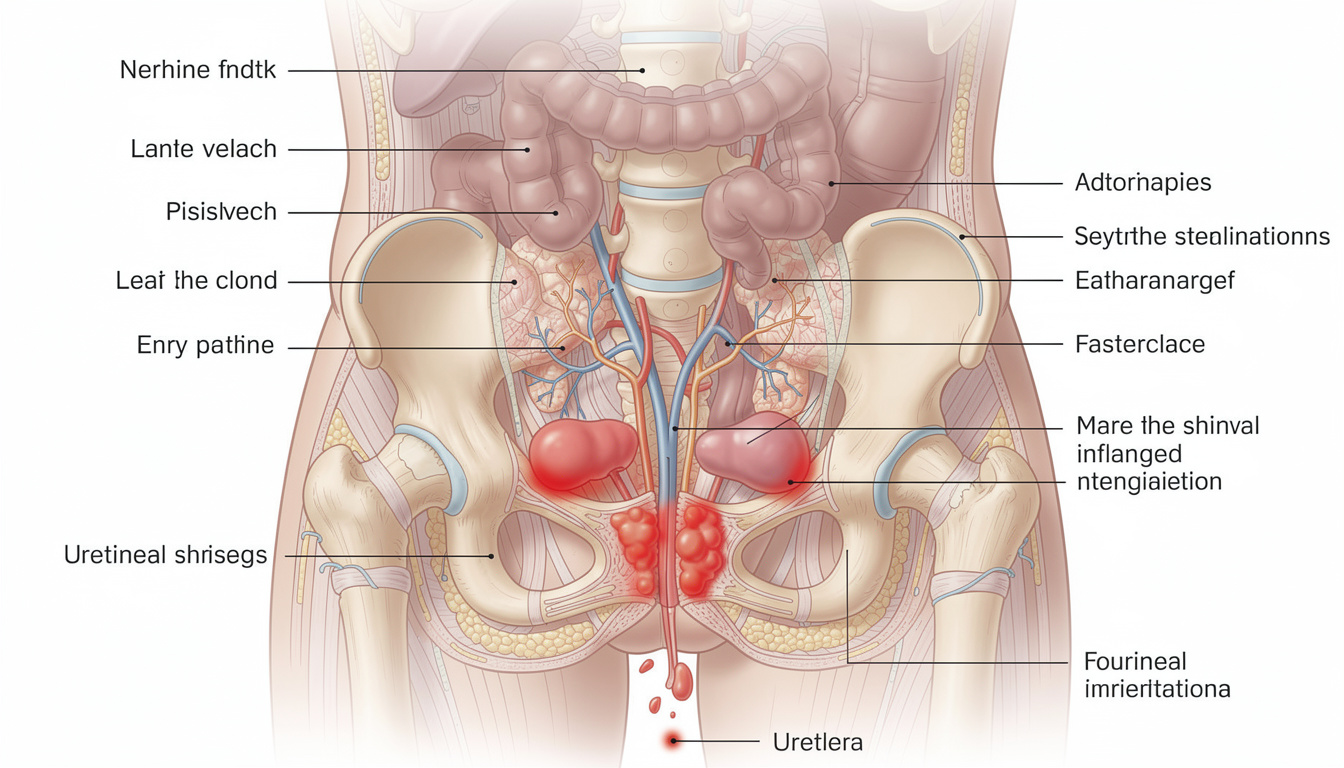
Anatomie de l’urètre masculin : structure, segments et rôle urétral majeur
Ce premier chapitre décrit la structure et les segments de l’urètre masculin. Le tube mesure environ douze centimètres et traverse la prostate puis la verge. Sa position le place au carrefour du système reproducteur masculin et du tractus urinaire.
L’urètre prostatique reçoit les canaux éjaculateurs. Il assure la première partie du trajet vers le méat. Sa proximité avec la prostate explique le lien fréquent entre prostatite et troubles urétraux.
L’urètre membraneux traverse le diaphragme urogénital et contient le sphincter strié. Ce passage est crucial pour le contrôle sphincterien volontaire. Tout traumatisme dans cette zone peut affecter la continence.
Les trois couches du conduit urinaire et leur fonction
L’urètre comprend une muqueuse interne protectrice tapissée d’un épithélium. Cette couche limite l’irritation par les agents infectieux. Son intégrité est centrale pour une évacuation urine sans douleur.
La couche musculaire comporte des fibres lisses qui favorisent l’expulsion de l’urine. Elle collabore avec le sphincter pour la miction. Des troubles de ce muscle modifient le débit et la sensation de vidange.
L’adventice externe est riche en tissus conjonctifs et en vaisseaux. Cette enveloppe assure la vascularisation et l’innervation. Elle facilite la cicatrisation après un acte médical ou un traumatisme.
Conséquences anatomiques sur le fonctionnement urinaire
La double fonction du canal implique une vulnérabilité particulière. Le passage du sperme et de l’urine crée des variations physiologiques. Ainsi, une inflammation peut altérer la miction et la performance sexuelle.
La longueur et le trajet chez l’homme expliquent la fréquence différente des troubles comparée aux femmes. Les infections peuvent diffuser vers la prostate ou les canaux éjaculateurs. Ce risque impose une prise en charge adaptée et souvent plus agressive.
Un exemple concret : une sténose sous-prostatique réduit le débit urinaire progressivement. Le patient signale une dysurie et un besoin d’efforts pour uriner. L’obstruction peut conduire à des infections récidivantes si non traitée.
Fonctionnement urinaire et contrôle sphincterien : mécanismes de la miction
Ce segment explique le mécanisme central de la miction et le contrôle sphincterien. La vessie se remplit progressivement et envoie des signaux au cerveau. Quand la vessie se contracte, l’urine traverse l’urètre pour sortir.
Le sphincter interne assure une fermeture automatique au repos. Le sphincter externe permet un contrôle volontaire. Ces deux structures coordonnent la continence et la vidange efficace.
Les troubles neurologiques perturbent souvent ce lien entre vessie et cerveau. Une mauvaise coordination peut provoquer des envies urgentes ou une rétention. D’où l’importance d’un diagnostic ciblé en cas de symptômes persistants.
Phases de la miction et rôle du système nerveux
La phase de remplissage active des récepteurs vésicaux et enregistre la sensation. Le système parasympathique déclenche la contraction vésicale lors de la vidange. Le système sympathique favorise la rétention en contractant le sphincter interne.
Le contrôle volontaire dépend du cortex cérébral et du pont mésencéphalique. Une lésion centrale peut engendrer une incontinence d’urgence. De même, des troubles périphériques altèrent la perception et la coordination.
Un cas illustratif : un footballeur avec traumatisme périnéal ressent une perte de contrôle temporaire. La rééducation pelvienne et le suivi neurologique permettent souvent un retour favorable. La prise en charge précoce limite les séquelles.
Interactions entre évacuation urine et système reproducteur masculin
Chez l’homme, l’urètre sert aussi au passage du sperme. Cette dualité nécessite une coordination fine lors de l’éjaculation. Les canaux éjaculateurs s’ouvrent dans l’urètre prostatique pour mêler leurs sécrétions.
Une inflammation urétrale peut altérer la qualité du transport spermique. L’impact peut être temporaire ou persistant selon la cause. Un suivi en andrologie est souvent proposé pour les patients désireux d’enfant.
Le fil conducteur montre Marc, graphiste de 42 ans, confronté à des brûlures après une infection bénigne. Son parcours médical illustre l’importance du diagnostic et du suivi pour préserver la fonction reproductive et urinaire.
Pathologies du tractus urinaire : urétrites, sténoses et causes d’une douleur urétrale
Cette section détaille les principales pathologies du tractus urinaire. Les urétrites et les sténoses sont les affections les plus fréquentes. Elles provoquent des symptômes similaires mais requièrent des approches différentes.
Les urétrites sont souvent d’origine infectieuse ou liée à une MST. Le gonocoque et la chlamydia figurent parmi les agents les plus courants. Les symptômes incluent brûlures, écoulement et besoin fréquent d’uriner.
Les sténoses correspondent à un rétrécissement du canal, souvent post-infectieux ou iatrogène. Elles réduisent le débit et provoquent une vidange incomplète. La prise en charge peut être médicale ou chirurgicale selon la sévérité.
Causes et scénarios cliniques fréquents
Parmi les causes figurent les infections urinaires ascendantes et les MST. L’usage de savons agressifs provoque aussi des irritations locales. Les traumatismes et certains actes médicaux peuvent engendrer des sténoses iatrogènes.
Liste des situations courantes à repérer :
- Brûlures lors de la miction indiquant souvent une urétrite.
- Écoulement purulent ou mucopurulent.
- Diminution du débit évoquant une sténose.
- Douleurs pelviennes ou périnéales associées à une prostatite.
Un exemple clinique : un patient traité tardivement pour une urétrite peut développer une sténose. La cicatrisation anarchique réduit progressivement le calibre du conduit urinaire. La chirurgie reconstructive devient parfois nécessaire.
Complications possibles et impact sur la santé générale
Les complications incluent la prostatite et l’épididymite chez l’homme. Une infection non traitée peut se disséminer et toucher d’autres organes. Certaines formes disséminées entraînent des symptômes articulaires et cutanés.
Chez la femme, l’extension aux trompes peut mener à une salpingite et un risque d’infertilité. L’impact systémique dépend de l’agent infectieux et de la rapidité de la prise en charge. La prévention et le dépistage des partenaires sont essentiels.
Pour Marc, l’identification rapide de la bactérie a évité des séquelles. Le traitement adapté a préservé son confort et sa fertilité potentielle. Cette histoire illustre l’importance d’une réponse médicale ciblée.
Anatomie simplifiée & zones de l’urètre
Cliquez ou appuyez sur une zone pour afficher des informations détaillées (accessible clavier).
Sélectionnez une zone
Les détails anatomiques et cliniques (diagnostic, signes d’alerte, prévention et options thérapeutiques) s’affichent ici.
Ressources rapides
Étapes du diagnostic urétral
- Entretien clinique (antécédents, symptômes)
- Examen physique (p. ex. prostate)
- Analyse d’urine et cultures si suspicion d’infection
- Urétro-cystoscopie ou échographie en cas d’obstruction
- Tests complémentaires selon le cas (fluxmétrie, urodynamie)
Signes d’alerte
- Douleur urinaire persistante
- Brûlures à la miction, urines troubles ou malodorantes
- Présence de sang dans les urines
- Débit urinaire faible ou interruption du jet
- Fièvre associée → consulter rapidement
Prévention et recommandations
- Hydratation régulière (favorise le rinçage urinaire)
- Hygiène génitale quotidienne douce
- Éviter les produits irritants (sprays, savons agressifs)
- Consulter en cas de symptômes persistants pour éviter complications
Options thérapeutiques (selon diagnostic)
- Antibiotiques si infection confirmée
- Anti-inflammatoires et mesures symptomatiques
- Interventions endoscopiques pour sténose ou obstruction
- Rééducation ou traitements ciblés pour troubles fonctionnels
Recommandations d’hygiène
- Nettoyage doux, avant/arrière pour éviter contamination
- Uriner après rapports sexuels pour réduire risque d’infection
- Porter sous-vêtements en coton et éviter humidité prolongée
Checklist rapide
Diagnostic du tractus urinaire : examens, prélèvements et imagerie
Le diagnostic débute par un interrogatoire précis et un examen clinique. L’analyse d’urine reste l’examen de première intention. La recherche d’ADN bactérien par PCR permet d’identifier les agents responsables.
Le prélèvement urétral peut confirmer une infection sexuellement transmissible. La cytologie ou la culture orientent le choix thérapeutique. En cas de sténose, la visualisation directe s’impose.
La fibroscopie urinaire et la cystographie rétrograde offrent une cartographie précise. Elles permettent de localiser et de mesurer un rétrécissement. Ces examens préchirurgicaux guident la stratégie thérapeutique.
Tableau comparatif des examens courants
| Examen | But | Quand l’utiliser |
|---|---|---|
| Analyse d’urine | Détecter infection et leucocyturie | Premier examen en cas de brûlures ou fréquence accrue |
| PCR urinaire | Identifier agents comme chlamydia | Si MST suspectée ou symptomes persistants |
| Fibroscopie | Visualiser sténose et muqueuse | Lors de dysurie chronique ou anomalie au débit |
| Imagerie (échographie, cystographie) | Étudier complications et structure | Si suspicion d’extension ou post-opératoire |
Approche pratique pour le patient et recommandations
Le parcours diagnostique doit être expliqué simplement au patient. Les prélèvements répétés peuvent être nécessaires pour un résultat fiable. Expliquer le déroulement réduit l’anxiété et améliore l’adhésion au traitement.
Le dépistage des partenaires est souvent recommandé en cas de MST. La prévention inclut l’usage de préservatifs et une hygiène douce. Éviter les produits irritants limite le risque d’irritation locale.
Une phrase-clé pour retenir : un diagnostic précoce simplifie les traitements et réduit les complications potentielles.
Traitements, prévention et conseils pratiques pour préserver l’uretère et la miction
Le traitement dépend de la cause identifiée et de la sévérité des symptômes. Les antibiotiques soignent la majorité des urétrites bactériennes. Les mesures hygiéniques stoppent les irritations locales et favorisent la guérison.
Pour une sténose limitée, une incision endoscopique peut rétablir le calibre. Les formes étendues nécessitent une plastie ou une greffe de muqueuse. La rééducation pelvienne aide à restaurer le contrôle sphincterien après une lésion.
La prévention repose sur des conseils simples et efficaces. L’hydratation régulière, une hygiène intime non agressive et le dépistage des partenaires réduisent notablement les risques. Ces gestes quotidiens protègent le conduit urinaire et son fonctionnement.
Mesures pratiques et hygiène au quotidien
Éviter les savons parfumés et les douches vaginales agressives limite l’irritation. Utiliser une toilette douce et de l’eau tiède est souvent suffisant. Pour les rapports, le préservatif diminue les risques de transmission d’agents infectieux.
Boire régulièrement favorise un bon flux urinaire et évite la stagnation. Uriner après un rapport diminue le risque d’infection ascendante. Ces habitudes simples contribuent à la santé du tractus urinaire.
Un exemple concret : un patient changeant de gel intime voit disparaître rapidement ses brûlures. Le geste d’arrêt du produit suffit parfois à résoudre l’irritation. Cela montre l’impact des choix quotidiens sur la santé urétrale.
Options chirurgicales et suivi à long terme
La chirurgie s’envisage en cas d’échec des traitements conservateurs. Les techniques varient selon la localisation et l’étendue de la sténose. Les greffes de muqueuse buccale sont parfois utilisées pour reconstituer l’urètre.
Le suivi post-opératoire inclut des contrôles d’urine et une surveillance du débit. La récidive nécessite parfois une ré-intervention ou une prise en charge multidisciplinaire. La planification du suivi minimise les risques de complication.
Phrase-clé de clôture : préserver l’urètre demande vigilance, prévention et intervention adaptée lorsqu’il y a une anomalie.